男子发热、休克,家属拒绝简单手术,病人转入ICU九死一生
68岁男性患者,发热3天。
这个时间段发热可不得了,急诊见到发热的病人都是如临大敌,必须考虑会不会有可能,问清楚你从哪里来,要从哪里去,家里有没有一样发烧的人......然后肯定要做咽拭子,检测新冠肺炎病毒核酸。

下午结果出来了,还好,是阴性的。
所有人都如释重负。患者自己本来也不紧张的,但是看到急诊医护人员个个都是紧张兮兮的,搞得自己也有点焦虑了。
只要不是新冠肺炎你那就好办。
除了发热,还有别的不舒服么。急诊科医生问患者。
有点干咳,不是太厉害。患者的儿子回答了。还告诉医生,他爸爸3年前有中过风,遗留了一侧肢体乏力,伴有吞咽有些困难,有时候吃番薯、粘稠的粥都很难下咽。也做过很多,效果甚微。
哦,如果是脑卒中后遗症的患者,有发热,加上干咳,那首先还是要考虑肺炎可能。你爸爸很有可能有误吸可能,一不小心把胃食管的食物或者吞入了气管,就会引起。医生解释道,先拍个看看,必要时可能还要做呢。
要不干脆直接做CT吧。急诊科医生隐隐有些担忧,因为患者的也偏快,达到100次/分,当然发热本身会导致心率快,但如果有感染,感染也会导致心率快的。胸片能看的东西有限,还是直接做CT来的靠谱。
那就做CT吧。患者自己说。
CT很快做完了,没什么大问题,不是肺炎。这也更加印证不会是新冠肺炎了,更加放心了。这特殊时期,万一来个新冠肺炎,那整个急诊甚至医院都要拉起警报了。
还是发热,护士又给量了,38.8°C。关键是患者还有寒战,冷的直哆嗦。嘴唇似乎都有些发绀了。
这不妥。
急诊科医生提高了警惕,继续追问了患者病史,但患者除了说有些干咳以外没有其他特殊,顶多还有点腹胀,胃口不是很好,没有腹痛,没有尿频、尿急、尿痛等等。
这时候结果也回来了,血白细胞有20x10E9/L,我靠,这个值已经相当高了。正常人的血白细胞是3-10x10E9/L,是人体的卫士,是专门对付细菌入侵的。如果血白细胞升高了,往往意味着有。
患者现在有发热,又有寒战(发抖),再加上血白细胞这么高。这问题就大了。必须要住院了,不能回家了。急诊科医生说。因为这意味着你可能有,也就是说细菌可能入血了,在血液里面繁殖,才会刺激人体产生更多的白细胞,也才会有发热、寒战等表现,这是病情比较严重的表现。不能大意了。
患者听说要住院,起初不是太乐意。他儿子起初也不是太愿意他爸爸住院,老想着能不能带点药回家。
出了事我可不负责。急诊科医生说,这种情况住院比较安全。毕竟你爸爸是哪里感染,细菌才哪里入血现在还不知道呢。
可能是腹部,因为你有胃口不好,腹胀,说不定是、、等等,但我给你查体的时候都没有发现胆囊、阑尾局部的压痛,而且肚子也没有压痛,不是太像腹腔内脏器的感染,但也不好说。急诊科医生语速飞快得给他们介绍,希望尽量说服他们住院去。老人家有时候神经没那么敏感,说不定胆囊穿孔化脓了都没有腹痛的,这种情况不是没有发生过,我建议去做个腹部CT更稳妥一些。
又做CT?患者儿子瞪大了眼睛。
是的,再做个CT,这次我们做的是腹部。本来刚刚就应该一起做了的,但刚刚没有寒战,而且抽血结果也没出来,病人看起来也没那么严重,为了减少费用,我没有给你们安排。但现在情况不一样了,既然你爸爸说肚子不大舒服,有点腹胀,加上不明原因的发热、感染指标高,腹部情况要首先考虑的。所以这个腹腔CT要做。
经过简短的商讨后,两父子决定还是先做CT吧,既然都来医院了,干脆做清楚一些。
急诊科医生急匆匆又推着病人去了CT室。
做了。
胆囊没问题,胆管没有问题,胰腺也没有问题.....再看看,阑尾也没有明细问题,也没有,也没看出来。
不是腹腔的问题。
等等....
你看他的肾脏,主要是左侧肾脏,还有输尿管,这里有高密度影......估计是,而且结石以上的尿路扩张了,有液体,估计是积水。影像科医生跟急诊科医生说。
急诊科医生眉头皱了起来,说看来得请泌尿外科医生过来会诊了。患者的发热、寒战、白细胞高应该是这个引起梗阻、积水并感染导致的。
一般来说,、都应该有明显的腰痛的,但他没有,可能是个体差异,可能是年纪大痛觉不明显,也可能是别的原因。
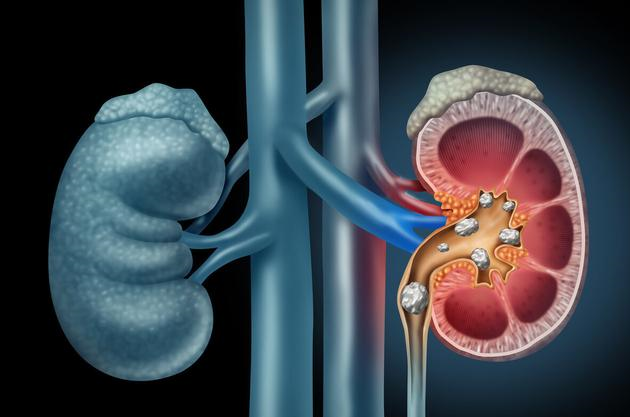
回到急诊室,医生跟病人及儿子简单沟通了,就说现在发热、寒战的原因基本明确了,好在做了腹部CT。CT看到了患者左侧输尿管、肾脏有结石,结石堵住了输尿管,上面的尿液下不来,都积聚起来了,石头都是比较脏的,估计有细菌感染,随着积水越来越多,里面的压力越来越高,就可能导致细菌逆流入血,造成败血症!
可能需要手术治疗,解决石头,解决梗阻,让尿液能够顺畅排出来,才可能缓解病情。否则可能会继续加重,甚至发生都是有可能的。急诊科医生正色道。
不会这么严重吧?不就是一个发热么,听你说的太恐怖了。患者儿子不大相信医生的话,嘴角似笑非笑,意义不明。
你也可以选择离开,但是要签字,出院后后果自负。话说回来了,我的建议是即刻住院治疗,再评估需不需要手术处理。手术不是马上需要的,但是抗感染治疗是肯定需要的,肯定需要住院。否则可能会休克,甚至会死亡。急诊科医生这回把话说得更清晰了,直接告诉他如果不治疗,可能会死亡。
这话说大了。
但的确也起到了效果,患者儿子态度缓和下来了,那就住院吧。但是手术,我们仍需要考虑,暂时保守治疗吧,年纪这么大,搞不好手术出事了那就得不偿失了。这几句话是在抢救室门口跟医生讲的,病人没听到。
急诊科医生让泌尿外科医生下来,看看病人,准备收入院。
没想到,就在这时候,患者突然说头晕,想呕吐。脸色一下子变得苍白。
看似好端端的一个人,从意识清楚谈说自若进展到脸色苍白、双眼紧闭,这的确吓到了患者的儿子,也出乎急诊科医生的意料。立即让护士过来帮忙上了心电监护,安抚病人躺在抢救床上,量了。
血压90/60mmHg。
这个血压不是太低。正常人的血压收缩压会有100-120mmHg。但是患者是个将近70岁的老年了,而且既往有病史,平时血压基本都在140mmHg以上,那么这个90/60mmHg的血压就显得很低了。
患者休克了。
没错!急诊科医生口里嘀咕着,吩咐护士赶紧上几瓶生理盐水,快速扩容补液再说。患者病情进展太迅速,之前血压一直没低下来可能跟患者自己调节有关。严重的感染本身就会导致休克,机体会大量缺乏液体,需要快速补液。
患者自己紧闭双眼,听凭医生摆布。
患者的儿子凌乱了,一时之间也不知道该如何是好,站在原地,看着医生护士忙里忙外,搭不上手,说不上话。
患者情况不理想,估计是了。病情很重,真的可能随时会有心跳骤停。急诊科医生拿了病重通知书给他,让他签字,要不要积极抢救,如果心跳停了要不要抢救。
另外,这个情况不适合去泌尿外科了,要去就去ICU了。医生说。
刚好这时候泌尿外科医生也到了,看了患者的情况后,同意是肾结石、输尿管结石导致肾盂积水、感染引起的休克,如果是病情稳定,那可以考虑做手术把结石取出来,恢复泌尿道通畅性。但患者现在病情危重,不适合大手术。因为取石手术可能会把细菌进一步逼入血流,诱发更严重的感染。
那就做不了手术了?病人儿子低声问。
也不是。还有另外一种选择,就是先做肾造瘘。泌尿外科医生说。患者现在明确是肾积水感染引起的休克,积水里面肯定会有很多细菌,这些细菌会源源不断释放毒素入血,或者细菌本身就可能入血,我们要想治好患者,必须要端掉这个病灶,必须要把积水解决才行,否则其他治疗都是徒劳的。
什么是肾造瘘?是手术么?患者儿子眼神飘忽,有意无意地问了一句。
肾造瘘,就是从患者背后扎一针,扎入肾脏里面,把肾盂里面的积水抽出来、引流出来。这样也可能缓解积水感染,因为解除了积水梗阻的压力,非常有助于治疗。外科医生说。
有风险么?病人儿子问。
那是肯定的,任何操作或者手术都是有风险的,比如会导致出血、等等。外科医生说。
我的意思是这样的,如果能保守治疗就保守治疗,尽量不动刀,不要太折腾。病人儿子叹了一口气后说。
但是你父亲这个情况,肾造瘘的帮助是很大的,如果没有肾造瘘,估计效果不会太好。外科医生再次强调。可以不做大手术,但是造瘘是可以考虑的。甚至可能积脓,你不把脏东西去掉,很难恢复的。
我考虑一下吧,我跟我几个兄弟姐妹商量一下。这事我不能一个人做主。患者儿子说完后走远了几步打电话,估计是给兄弟姐妹们挨个打了电话。
过了几分钟,他过来了,说家里人商量后,还是觉得保守治疗好了,不搞大动作。
泌尿外科医生摊开手,说既然这样,那就得签个字,说清楚这个情况。然后让急诊科医生帮忙整个病情告知书。
说完后泌尿外科医生走了。
急诊科医生也无奈,说这个时候不造瘘,很难恢复。
话刚说完,护士冲出来,说患者心率慢了!
我KAO!
急诊科医生三步做两步冲入抢救室,此时患者已经意识模糊了。一切进展真的太快太快了。快得都出乎了医生的意料。感染严重导致的休克见得多了,但是像今天这般迅速的还是头一回。心率慢了,提示患者病情异常严重。感染严重抑制了心脏,所以心脏会慢。这时候心脏分分钟都可能停跳。
患者血压也低至了80/40mmHg。
急诊科医生立即指挥快速补液,同时用了升高血压、提升心率的药物。让护士做好气管插管接呼吸机通气的准备。
要不要去ICU?急诊科医生问患者儿子。如果不去,可能患者很快就没了。
简单的一句话,直接把患者儿子整懵了。正常人听到自己的父亲可能很快就没了都会发慌的,他也不例外。他开始语无伦次,说跟家里人商量一下。
还商量个什么,急诊科医生吼了起来,但他似乎又意识到了语气态度地不好,随即压低了声音,说你赶紧打电话商量,我这边随时可能需要气管插管了。搞不好等下心跳就停了。
患者儿子放下电话,说那就去ICU治疗几天吧,先去吧。那个ICU费用能不能报销?
一样的,ICU的费用昂贵,一天花费上万元,甚至更多,但几乎都是医保能报销的。急诊科医生说。然后让规培医生打电话让ICU医生下来会诊。
ICU医生接到电话后,急匆匆赶来,简单评估了患者情况后,认为可以收入ICU治疗。
泌尿外科医生来了吗,说什么时候能做造瘘?ICU医生问。
来了,说了可以做,但是家属不愿意。急诊科医生悻悻地说。
签字了吗?ICU医生问。
签了,不同意做手术。
同意气管插管么?ICU医生又问。
这个同意,他们同意去ICU治疗。
不造瘘,光靠药物那也是没办法啊,还是死定的啊。ICU医生差点叫了起来,看得出他也有些激动了。明确了肾积水甚至积脓,你不把把积水和脓液细菌等清出来,光靠药物是没有效果的啊,必死无疑。ICU医生下了最后通牒。
但患者儿子还坚定,同意保守治疗,但不手术。呼吸机可以接受。
既然如此,那就先去ICU吧,总不能死在急诊科吧。急诊科医生悄悄地跟ICU医生说。病人那么重,死在ICU那是必然的。但如果死在急诊科,多少会有些手尾。兄弟,帮帮忙。说不定保守治疗能有效呢?
既然如此,那就上去吧。前提是跟家属说清楚,患者,九死一生。ICU医生铁青着脸说。
不,说错了,是99死1生。他又补了一句。
ICU医生后来还是自己找了家属,跟家属简单沟通了,确认了收费等问题,无误后就收入ICU。
为了保证安全,在急诊科先给患者做了,再转运到ICU。如果不是提前气管插管,万一在路上患者心跳停了,那就被动了。这样的亏不是没吃过。
还好,患者顺利到了ICU。
但是情况真的很差,血压最低到了70/40mmHg,心率130次/分,患者已经昏迷了。没错,刚刚还是清醒的患者,现在已经昏迷了。这说明休克已经严重影响了大脑的血液灌注。
ICU医生迅速为患者上了所有能上的保守药物治疗,最最关键的是抗感染治疗。患者明确是肾积水感染,基本上是细菌感染,而泌尿道的细菌感染最常见的是,比如,只有知道这个规律,才能经验性用药。
当然,在经验性用抗生素之前,先留了血培养、尿培养等,后期如果培养出具体的细菌,再针对性用药。
但是,我们必须再次强调,不做肾造瘘,基本不大可能挽回性命的。现在的保守治疗也只能是死马当活马医了。ICU医生直接跟患者儿子说。
我理解,医生,尽力就好。患者儿子也表态了,我们几兄弟姐妹都不想动手术,即便老人家要走,也走得体体面面完完整整。
我KAO,ICU医生简直都无语了。说一千道一万都没能改变家属的主意,也就不在多说什么。否则会被家属以为是在怂恿人家过度治疗。那就老老实实按照家属的意愿保守治疗吧。
大家可能不理解这个肾造瘘的意义。我再简单解释一遍,人体的尿液从肾脏生产出来,会流入输尿管,进入膀胱,然后通过尿道出来。现在患者有结石堵在输尿管和肾脏那里,尿液自然排除不顺畅,久而久之,就可造成感染,因为这是死水了啊。死水是什么概念,大家应该懂的,不流动的水就是死水,腐水,非常容易滋生感染的。患者现在的肾脏就有感染了。这时候我们不能光抗感染治疗,必须要把贼窝连根拔起,必须要让死水变成活水,才有活下来的希望。
一旦做了肾造瘘,能把死水引流出来,细菌就不会再源源不断侵入血液,配上外围用的高级的强力的抗生素杀灭作用,里应外合,就能打下胜仗,挽救病人于水火。
但如果不造瘘,仅仅是抗生素治疗,那就是本末倒置了。就好比,家里地板洒落了一堆白砂糖,引来了无数蚂蚁,你这时候光用杀虫药那是不够的啊,你杀了一批蚂蚁又会有另外一批蚂蚁上来,前仆后继源源不断。你要做的应该是直接用抹布把这白砂糖清理干净,蚂蚁自然就散了。
道理多简单。
当然,用抹布清理掉白砂糖是没有风险的。但做肾造瘘,毕竟是个手术,那肯定是有风险的。但只要利益大过风险,就值得做,就可以做。ICU医生反复跟患者儿子沟通了,但人家就是不领会,那也就没办法了。
那就老老实实用抗生素打吧,每天查房的时候就只能祈祷了。希望这些抗生素下去能干掉这些细菌。这样成功的例子也不是没有,只是少而已。
第二天,患者感染指标继续上升。体温飙到了40°C。
患者儿子来了,说再看几天,如果效果不好,就直接放弃了。
意料之中。
ICU医生能料想到这样的结果。只希望接下来的几天,能看到盼头。一般家属不愿意做手术,有两个原因。第一是真的不想病人痛苦。第二是缺钱。至于家属是哪种考虑,我们是不知道的。
第三天,高昂的感染指标终于低下了头颅,患者的血压也似乎有些改善。体温最高也只有38.5°C了。
难道有戏了?
第四天,患者的感染指标进一步下降,血压居然稳定了,逐步停用了升压药。尿量也逐步增多。
这时候,血培养也报警了,没错,血培养到了细菌。这跟ICU医生预想的差不多, 敏感的药物早几天前已经用上了,否则不会有今天的结果。
患者儿子听到这个消息后,说既然如此,那就继续治疗吧,希望老爷子能扛过来。
那天,几个兄弟姐妹也都到齐了,大家商量了一下,说那就继续治疗吧,继续保守治疗。行就行,不行就不行,看他造化了。
目前看起来,机会还是有的。ICU医生说。本来一般人这样严重的感染,你不把感染灶清理掉那是万万没办法控制好感染的。但是病人的情况特殊,我估计是最初输尿管结石炎症导致输尿管充血水肿,导致本就不通畅的输尿管更加梗阻,后来有效的抗生素治疗后,输尿管充血水肿减轻了,反而有利于尿液通过了,一旦尿液能够顺着输尿管排出来,就等同于清除了感染灶,那就有希望了。
再加上我们治疗及时,果断用了敏感的抗生素,才会有今天这样的疗效。ICU医生也不忘吹吹自己的战绩。心里美滋滋的。
住ICU一个星期后,患者已经苏醒了,并且成功脱离了呼吸机,拔掉气管插管。
血压140/90mmHg,心率87次/分。
这是他平常的血压和心率了。
他真的活过来了。
但人也瘦了2圈。入室时差不多有80kg,现在估计只有50kg了。
当然,命也捡回来了。
泌尿外科医生来会诊,也是啧啧惊叹,说不容易,这样都被搞了回来。既然现在患者恢复了,尿量也行,也就不着急做取石手术了。以后病情更稳定了,身体恢复更好了,再考虑要不要把石头取出来吧,否则下次说不定又发生类似的情况。
患者儿子连连称是。
(完)